Auteur/autrice : Celia Fernandes
Si vous êtes HU, vous n’avez pas pu passer à côté des nombreuses communications de la MGEN, qui est l’organisme retenu par l’état pour mettre en œuvre la Protection Sociale Complémentaire (PSC) et de fait votre adhésion obligatoire au contrat santé mis en place pour l’ensemble des agents de l’éducation nationale et universitaire à compter du 01/05/2026 SEULEMENT.

Vous souhaitez en savoir plus ?
Consultez la FAQ du Ministère de l’Enseignement Supérieur, de la Recherche et de l’Espace.

Besoin d’aide ?
Nos conseillers restent disponibles par téléphone : 09 69 36 37 10 ou par mail : gestion.appa@besse.fr pour échanger et vous accompagner dans vos démarches.
Nous tenons à vous sensibiliser sur le dispositif mis en place par la MGEN tant sur les garanties proposées par le contrat que par le mécanisme des cotisations.
Tout d’abord il est très important de savoir que seuls les contrats SANTE sont concernés, les contrats PREVOYANCE ne le sont pas.
En effet, les agents n’ont aucune obligation de rejoindre les contrats prévoyance que pourra proposer la MGEN, ils ne seront pas du tout adaptés aux statuts des HU et à leur double rémunération (émoluments hospitaliers et traitement universitaires) contrairement au contrat de l’APPA qui pour une seule cotisation couvre les 2 rémunérations en cas d’arrêt de travail, d’invalidité et de décès.
Existe-t-il une possibilité de bénéficier d’une dispense (de ne pas intégrer le contrat Santé MGEN) ?
3 éventualités :
- Si l’agent bénéficie d’un contrat individuel à la date d’entrée en vigueur du nouveau régime, il peut être dispensé jusqu’à la date d’échéance de son contrat individuel dans la limite de 12 mois mais sera dans l’obligation de rejoindre le dispositif à terme.
- Si l’agent est titulaire d’un contrat à durée déterminée et déjà bénéficiaire d’un contrat individuel de protection sociale en santé : il peut être dispensé. Les chefs de clinique sont donc dispensés et n’ont aucune obligation de rejoindre le contrat MGEN (ils ont en effet des contrats avec des dates de fins, donc des CDD).
- Si l’agent est bénéficiaire, en tant qu’assuré ou ayant droit, de l’un des dispositifs suivants :
- Couverture collective à adhésion obligatoire mise en place dans une entreprise de droit privé ;
- Couverture individuelle financée par le « versement santé » d’un employeur ;
- Régime complémentaire d’assurance maladie des industries électriques et gazières ;
- Couverture collective dans la fonction publique territoriale ou hospitalière en application de l’article L. 827-2 du code général de la fonction publique ;
- Couverture collective des militaires en application de l’article L. 4123-3 du code de la défense.
Quel est le niveau de garanties proposé par la MGEN ?
Nous avons effectué un comparatif entre le contrat santé de la MGEN et celui proposé par l’APPA :
- Le comparatif réalisé met en lumière des écarts significatifs sur les garanties entre les propositions MGEN et APPA.
- Le contrat MGEN prévoit comme niveau de garanties un socle de base obligatoire et 2 niveaux d’options complémentaires facultatives. Le contrat santé proposé par l’APPA vous permet de disposer d’une complémentaire santé complète et meilleure sans option à souscrire.
Quelques exemples sur les garanties santé en se basant à chaque fois sur le plus haut niveau proposé par la MGEN (socle plus option 2) :
| TYPE DE SOINS | COUVERTURE APPA | COUVERTURE MGEN |
|---|---|---|
| Chambre particulière en cas d’hospitalisation | 100€/nuit pour le contrat APPA | 60€ (avec l’option la plus élevée) |
| Implantologie | 350€ par couronne sur implant + 500€ par implant + 200€ pour le pilier implantaire | 200€ par couronne sur implant + 650€ par implant (avec l’option la plus élevée) |
| Orthodontie | 100% de la BR + 650€/semestre | 300% de la BR MGEN soit 390€ (avec l’option la plus élevée) |
| Lentilles | 60% de la BR + 300€ par an | 150€ par an (avec l’option la plus élevée) |
Sur les soins les plus coûteux, comme le dentaire, l’optique et les consultations de spécialistes, les garanties actuellement proposées par le contrat santé de l’APPA sont donc plus couvrantes.
Quels tarifs pour couvrir sa famille sur le contrat santé de la MGEN ?
Quelle est la base de cotisation pour définir les tarifs ?
Les tarifs proposés par la MGEN sont basés sur la rémunération brute globale. La rémunération prise en compte pour le tarif est donc composée du traitement universitaire ET de l’ensemble des primes et indemnités associées à la rémunération universitaire.
Le prix du contrat APPA est quant à lui basé UNIQUEMENT sur la valeur des émoluments hospitaliers (sans prendre en compte les indemnités et primes perçues, ni le traitement universitaire).
La cotisation précomptée pour le contrat de l’APPA sur les émoluments hospitaliers d’un HU lui permet de bénéficier :
- D’un contrat santé
- D’un contrat d’assistance
- Et surtout d’un seul contrat prévoyance : pour protéger l’ensemble de ses revenus (émoluments hospitaliers ET traitement universitaire).
Quelques exemples de tarifs en euros selon la composition familiale :
Concernant le contrat santé uniquement, en prenant l’exemple d’une rémunération universitaire de 4 111 € brute (sans revenu complémentaire), le coût du contrat MGEN pour l’agent (sur la base de la formule la plus couvrante, avec l’option 2) est de :
| FORMULE | TARIF |
|---|---|
| « célibataire » | 76 € |
| couple | 187 € |
| couple avec 1 enfant de moins de 21 ans | 238 € |
| couple avec 2 enfants de moins de 21 ans | 280 € |
| couple avec 1 enfant majeur et 2 enfants de moins de 21 ans | 346 € |
Concernant le contrat santé de l’APPA, la cotisation famille (prix identique quel que soit le nombre de bénéficiaires) se situe à environ 200€.
Ces exemples de cotisations montrent qu’en fonction de la composition familiale, le contrat mis en place par la MGEN peut-être très onéreux pour des garanties moins couvrantes que le contrat santé de l’APPA.
A noter également que les enfants ne sont couverts que jusqu’à 25 ans à la MGEN VS 28 ans s’ils poursuivent des études supérieures dans les contrats APPA (attention, passé le 21ème anniversaire, le prix des bénéficiaires à la MGEN augmente fortement).
Quelles alternatives proposées aux HU adhérents de l’APPA concernés par la mise en place du contrat santé de la MGEN ?
- Pour les « Chef de clinique » : mettre en place une dispense et rester avec l’APPA
- Pour les autres statuts HU :
Possibilité de maintenir le contrat santé APPA ET de souscrire uniquement au socle de base du contrat collectif MGEN (environ 45€ à la charge de l’agent), qui est obligatoire dans le cadre de la PSC. Cette combinaison peut permettre de bénéficier à la fois de la participation employeur liée au socle PSC et des garanties supplémentaires proposées par l’APPA, avec un prix égal à celui de la MGEN pour un couple avec un enfant mineur et même moins cher en cas d’ajout d’autres bénéficiaires.
Point d’attention sur la prévoyance :
La prévoyance est actuellement incluse dans les cotisations APPA précomptées par l’hôpital pour les HU.
Rien n’est prévue via cette protection sociale obligatoire au sujet de la prévoyance, il est de fait très important de conserver votre contrat APPA, que le choix de la santé se porte sur l’APPA ou la MGEN.
Vos garanties prévoyance APPA permettent de maintenir les rémunérations hospitalière ET universitaire en cas d’arrêt de travail, invalidité et protège/sécurise les proches en cas de décès.
A noter que dès le 1er janvier 2026, de nouvelles garanties seront mises en place par l’APPA :
- La prise en charge du jour de carence obligatoire pour les arrêts supérieur à 15 jours
- La prise en charge de la perte de salaire liée à l’abaissement du maintien à 90% de la rémunération en cas de congé de maladie (CMO) sur la double rémunération
- L’évolution à hauteur de 4 000€ par grossesse concernant la garantie maternité (2 000€ auparavant).
Vous trouverez ci-dessous quelques informations complémentaires :
- Affiliation au nouveau régime PSC
- L’affiliation au contrat collectif santé est obligatoire pour tous les agents.
- L’employeur prendra en charge 50 % des cotisations sur le socle de base
- Les agents relevant de la CPAM, de la MAGE ou d’un autre organisme de Sécurité sociale conservent leur organisme obligatoire : l’affiliation au régime complémentaire ne modifie pas leur régime de base.
2. Parcours d’affiliation : obligations et conséquences
Délai et procédure :
- Chaque agent dispose de 21 jours après réception du courriel d’affiliation pour compléter son parcours.
- L’absence d’action dans ce délai entraîne une affiliation d’office, sans option, au 1er mai 2026.
Conséquences d’une non-finalisation :
- Les cotisations du panier socle seront prélevées automatiquement sur la paie, avec participation employeur de 50 %.
Tant que la MGEN ne dispose pas des coordonnées bancaires, l’agent :
- Ne pourra pas bénéficier des prestations,
- Ne pourra pas souscrire une option,
- Ne pourra pas ajouter son conjoint et/ou ses enfants.
Si l’agent est affilié d’office, il pourra ensuite compléter son dossier ou demander une dispense via son Espace personnel sécurisé MGEN.
Rédacteur : Christophe Vérillaud, Responsable Affinitaire chez Bessé.
Auteur/autrice : Celia Fernandes
À partir du 1er janvier 2026, la prise en charge des prothèses capillaires sera renforcée afin d’accompagner plus efficacement les patient(e)s confronté(e)s à la perte de cheveux, que ce soit après un traitement contre le cancer ou en cas d’alopécie. Cette réforme s’inscrit dans une démarche globale visant à améliorer la qualité de vie, l’estime de soi et la réintégration sociale et professionnelle des personnes concernées.

Coup de Blouse
Créée à l’initiative de l’APPA, Coup de Blouse propose des témoignages, des outils et des contacts utiles pour aider les internes et les praticiens, ainsi que leurs proches, à prévenir une situation à risque de souffrance au travail. Plusieurs ressources concernent les conflits à l’hôpital et les moyens existants pour les résoudre.
Pour en savoir plus, cliquez ici.
Une prise en charge plus complète et confortable
La principale avancée concerne l’amélioration du remboursement et la réduction du reste à charge. Désormais, les patient(e)s auront accès à des prothèses de meilleure qualité, plus confortables et esthétiques, facilitant ainsi leur quotidien et leur bien-être.
Une nouvelle classification des prothèses
Afin de mieux organiser cette prise en charge, les prothèses capillaires seront réparties en quatre classes, selon leur composition et leur qualité :
- Classe I : prothèses en fibres synthétiques, avec en surface implantée de 30 cm², remboursées à 100% par l’Assurance Maladie obligatoire (AMO) ;
- Classe II : prothèse contenant au moins 30% de cheveux naturels ou grandes surfaces synthétiques de 100 cm² ou plus, remboursées intégralement par l’AMO et l’Assurance Maladie complémentaire (AMC), sans reste à charge ;
- Classe III : prothèse contenant au moins 50% de cheveux naturels et avec une surface implantée de 50 cm² ou plus, désormais partiellement remboursée avec un reste à charge encadré ;
- Classe IV : prothèse 100% naturelle, partiellement remboursée par l’AMO, réduisant le coût pour les patient(e)s.
Une réforme construite avec les professionnels et les associations
Cette évolution a été préparée avec les professionnels du secteur et les associations de patients. Elle vise à améliorer la qualité de vie des patient(e)s, faciliter l’accès à des prothèses de meilleure qualité et rendre le parcours de soins plus juste et équitable.
Rédactrice : Célia Fernandes, Assistante Marketing chez Bessé.
Auteur/autrice : Celia Fernandes
« Le centre hospitalier dit ‘général’ est un format d’établissement qui peut justement répondre aux attentes des nouvelles générations de médecins… »

Coup de Blouse
Créée à l’initiative de l’APPA, Coup de Blouse propose des témoignages, des outils et des contacts utiles pour aider les internes et les praticiens, ainsi que leurs proches, à prévenir une situation à risque de souffrance au travail. Plusieurs ressources concernent les conflits à l’hôpital et les moyens existants pour les résoudre.
Pour en savoir plus, cliquez ici.
Praticien endocrinologue au centre hospitalier de La Rochelle depuis plus de trente ans, Dr Thierry Godeau s’est toujours engagé au sein de sa gouvernance, en particulier à travers la présidence de la Commission Médicale d’Établissement (CME). Depuis 2016, il représente ses homologues, issus de près de 800 hôpitaux du territoire, dans le cadre de la Conférence nationale des Présidents de CME de centres hospitaliers, une voix qui porte et qui compte dans toutes les réflexions et décisions concernant la politique de santé. A quelques mois de la fin de son mandat et de son départ en retraite, le médecin nous rappelle le rôle déterminant des CME dans le fonctionnement quotidien et l’attractivité du modèle hospitalier général, notamment en direction des nouvelles générations…
Quel est votre parcours ?
Je suis Rochetais d’origine et je suis devenu praticien hospitalier en endocrinologie après mes études de médecine à Poitiers puis mon internat à Nantes. J’y ai commencé ma carrière en tant que chef de clinique puis je suis revenu à La Rochelle à la faveur d’un poste qui se libérait. J’y exerce donc depuis plus de 32 ans et je prends ma retraite en 2027.
Pouvez-vous nous raconter votre engagement au sein de la CME de l’hôpital ?
De façon générale, je me suis toujours impliqué, à titre personnel, dans la vie associative, par exemple dans le monde du basket, à l’échelle de mon club puis dans les différentes instances au niveau local, régional ou national, pour le compte de la Fédération. Au niveau professionnel, j’ai toujours eu le même besoin de m’engager au service du collectif et ce dès le début de ma carrière à La Rochelle. J’ai rejoint différentes commissions de l’établissement, comme celle des gardes, que j’ai présidé pendant 8 ans. Cela m’a amené à me présenter à la vice-présidence puis à la présidence de la CME où j’ai été élu en avril 2007. Le mandat est normalement de huit ans mais, lorsque l’établissement fusionne, les compteurs sont remis à zéro, ce qui a été fois deux fois les cas ici pour constituer notre Groupe hospitalier Littoral-Atlantique (La Rochelle – Ré – Aunis).
Comment êtes-vous devenu Président de la Conférence des Présidents de CME de centres hospitaliers ?
C’est un peu la même logique : je me suis engagé… Il y a des instances au niveau des présidents de CME à l’échelle régionale ; chaque région envoie des élus au niveau national, ce qui constitue une sorte de conseil d’administration regroupant une soixantaine de présidents de CME. Nous représentons au total près de 800 hôpitaux, à l’exception des CHU, des centres hospitaliers spécialisés (CHS) ont leurs propres regroupements. Je suis devenu président en mars 2016, c’est un mandat de quatre ans renouvelable mais il a été prolongé à six durant la crise sanitaire car ce n’était pas le moment propice pour organiser des élections ! J’aurais donc « officié » pendant dix ans car ma fonction s’achève au premier trimestre 2026.
Pouvez-vous nous rappeler le rôle d’une Commission Médicale d’établissement ?
Concrètement, c’est une instance de médecins élus au sein de l’hôpital qui représente toutes les catégories de professionnels : praticiens, titulaires ou contractuels, chefs de service, chefs de pôle, etc. A l’exception des chefs de pôle, qui sont membres de droit, tous les médecins sont élus. C’est donc une instance représentative du corps médical hospitalier dans son ensemble, qui donne des avis sur l’ensemble des sujets concernant l’établissement : le projet médical, la stratégie, les budgets, les investissements, l’attractivité, la qualité des soins, l’organisation du travail, les filières, les parcours, l’accueil des étudiants, la recherche, etc.
La CME a toujours un avis consultatif mais, au regard de sa légitimité et sa représentativité, il est extrêmement rare que la direction aille à son encontre, en particulier sur la stratégie médicale portée par l’établissement.
Le président de la CME est élu parmi les membres de la Commission. Au-delà du fait qu’il préside l’instance, sa fonction l’amène en réalité à coordonner et piloter le projet médical, supervisant la qualité des soins et assurant un ensemble de co-décisions avec la direction, comme la nomination à certains postes (chef de pôle, chef de service) ou la stratégie qualité. Sur ces sujets, on n’est pas dans la consultation mais dans une vraie démarche de co-décision.
Les textes n’ont volontairement pas fixé de procédure d’arbitrage, ce que signifie que le Président de la Commission et le directeur de l’hôpital doivent forcément trouver un accord car l’un ne peut pas décider sans l’autre : cela les oblige à travailler ensemble. Sur certains sujets, comme les finances, il n’y a pas obligatoirement de co-décision, mais le Président de la CME est généralement impliqué dans les autres instances de gouvernance. Par exemple, comme tous les PCME, je suis membre à titre consultatif du Conseil d’administration et vice-président du directoire du GH.
Et au niveau national, quelles sont les prérogatives de la Conférence nationale ?
Pour schématiser, la Conférence est partenaire de toutes les négociations avec le Ministère, la HAS et l’ensemble de structures intervenant dans la politique de santé. J’ai participé par exemple aux négociations pour le Ségur de la Santé avec les syndicats et la Fédération Hospitalière de France. Et cette semaine, j’avais rendez-vous avec le conseiller de santé de l’Élysée puis j’ai été auditionné au Sénat sur le projet de Loi de financement de la Sécurité Sociale (PFLSS).
Bref, on est sollicité en permanence sur tous les sujets concernant la stratégie de l’hôpital public, la gouvernance, le management, l’attractivité, l’organisation des soins notamment dans les territoires et les conditions du travail dans les centres hospitaliers que nous représentons.
Quels sont les sujets sur lesquels vous travaillez actuellement ?
Il y en a beaucoup, et en permanence… On a travaillé récemment sur l’attractivité de l’hôpital, les conditions d’exercice ou le sujet des astreintes avec les syndicats. Il y a aussi la question du rôle des Présidents de CME une fois qu’ils ont terminé leur mandat, ou comment le système de santé peut capitaliser sur cette expérience acquise afin de favoriser l’organisation des soins sur le terrain ? Par exemple, avec la Conférence, on s’est beaucoup mobilisé en faveur des GHT qui constituent selon nous un levier pertinent pour redonner une dynamique à l’hôpital public malgré les difficultés actuelles.
De quelques moyens disposez-vous pour assurer tout ces missions ?
Évidemment, la fonction au niveau national requiert beaucoup de temps et, en ce qui me concerne, je passe près de la moitié de la semaine à Paris. On a une petite enveloppe de fonctionnement, qui n’est pas très importante, mais elle permet de prendre en charge un secrétariat et un peu de logistique. Ceci dit, on manque clairement de collaborateurs.trices, notamment sur des sujets techniques qui nécessitent des expertises particulières et des notes stratégiques. C’est un vrai sujet que l’on essaie de faire avancer. On a beaucoup pesé ces dernières années sur l’évolution des textes concernant la gouvernance et le rôle des Présidents de CME, en particulier sur le sujet des conditions et la reconnaissance des moyens. En effet, jusqu’à maintenant, beaucoup de Présidents étaient un peu isolés dans leur établissement à exercer cette fonction à côté de leur métier de médecin sans avoir nécessairement de temps dédié. Donc on a fait avancer les choses, notamment à travers une vaste enquête, réalisée en 2018 que j’ai eu l’occasion de remettre en personne à Agnès Buzyn. Elle a permis d’aller vers la charte de gouvernance au sein des établissements, qui doit reconnaître les moyens mis à disposition du Président de CME : temps disponible, secrétariat, moyens logistiques et, plus généralement, son positionnement en tant que représentant de l’établissement à l’extérieur et auprès de la direction.
Pour revenir à la question des moyens, on estime, en moyenne, qu’un Président de CME doit y consacrer au moins la moitié de son temps. En réalité, c’est du cas par cas mais ce n’est pas forcément corrélé à la taille de l’établissement ; en effet, dans le cadre d’une plus grosse structure, Il est plus facile de constituer une équipe autour de soi pour pouvoir déléguer et se consacrer aux sujets plus stratégiques, ceux qui nécessitent d’avoir du recul, de constituer des dossiers, de préparer des réponses, impossibles à faire entre deux consultations ou deux opérations !
On parle beaucoup des conditions de travail des médecins et des risques psycho-sociaux à l’hôpital. Quel est votre regard sur le sujet ?
C’est un sujet protéiforme et complexe qui est d’abord celui des syndicats. Mais comme il concerne aussi l’attractivité médicale, les Présidents de CME sont forcément impliqués :
Si les conditions pour recruter des médecins ne sont pas remplies, il n’y a pas de médecin dans l’hôpital et l’hôpital ne tourne plus !
De façon générale, nous ne savons toujours pas très bien évaluer la charge de travail des médecins, ce qui est un premier sujet fondamental dans la mesure où c’est une profession dont les heures supplémentaires sont moins bien payées que les heures de travail normales. C’est une hérésie que l’on traîne depuis très longtemps et qui n’est toujours pas solutionnée alors que les attentes des nouvelles générations ont beaucoup changé. Pour les anciennes générations comme la mienne, on a sûrement accepté beaucoup de choses – peut-être un peu trop, au nom de la vocation et du « on n’est pas là pour l’argent »…
Or, aujourd’hui, le sujet majeur pour recruter est en partie liée aux rémunérations mais surtout aux conditions et à la reconnaissance de la charge de travail, ce qui implique d’abord d’avoir un dimensionnement convenable des équipes par rapport aux missions et aux besoins sur le terrain.
C’est un sujet sur lequel les jeunes sont beaucoup moins conciliants que nous et ils ont raison, car c’est un point déterminant de l’exercice qui a été laissé en jachère pendant de trop nombreuses années… C’est compliqué, mais il faut qu’on avance, en remettant les équipes au cœur des dispositifs. On a cru qu’on allait régler tous les problèmes avec les pôles, mais le moteur du réacteur de l’hôpital reste quand même l’équipe médico-soignante qu’il faut repositionner au centre de l’organisation.
Au-delà de la charge de travail, cela recouvre également le sujet de la capacité à décider. Si j’estime qu’on a bien fait avancer les choses pour la gouvernance au niveau dutop management, la situation s’est fortement dégradée en dessous…
Aujourd’hui, les médecins ont l’impression de ne jamais décider de rien !
Or, il faut qu’on réorganise cette décision en redonnant un peu de délégation et en répondant à des situations très concrètes : Quelles sont les marges de manœuvre d’un chef de service avec son cadre ? Quelles sont les marges de manœuvre d’un chef de pôle ? Quels sont les liens entre les deux et en définitive, quels sont les circuits institutionnels des décisions ? Il est nécessaire de clarifier tous ces circuits de décision et de faire avancer cela à l’échelle de l’établissement. Dans la loi RIST (2023), portée par notre nouvelle Ministre, il était justement question de remettre le projet de management et de gouvernance participatif au cœur du dispositif hospitalier mais, en réalité, cela n’a pas beaucoup avancé. Il y a beaucoup de résistance, ce qui renvoie à plusieurs problématiques, notamment au fait que les médecins ne sont pas bien formés au management. On a fait beaucoup de progrès, mais ce n’est pas encore satisfaisant. Et il y aussi un cercle vicieux car on a du mal, dans les CH, à trouver des volontaires pour prendre en charge des responsabilités de terrain, justement parce qu’ils ont aussi l’impression de ne rien pouvoir décider… La situation avance, il y a du mieux, mais c’est quand même très lent et ça va être un enjeu qu’il faudra continuer de porter dans les prochaines années, notamment à l’échelle de la Conférence, sur l’effectivité de cette gouvernance de proximité.
Malgré les difficultés, avez-vous un message à faire passer aux nouvelles générations de médecins sur l’exercice à l’hôpital ?
On ne va pas se mentir, les conditions sont parfois un peu difficiles.
On est aussi en train de réorganiser l’hôpital, notamment à travers les GHT qui vont le rendre plus attractif, autour d’équipes territoriales permettant aux médecins de se recentrer sur leur cœur de métier.
Au-delà des problèmes, il y a des solutions et l’hôpital reste quand même un lieu d’exercice formidable, celui du travail en équipe, de l’expertise, des cas complexes et de la recherche. C’est aussi le lieu de la transmission du savoir car on y forme les jeunes et on a tous été formés par des anciens. A l’échelle des CME et de la Conférence, on travaille beaucoup en direction des jeunes, afin de mieux leur faire connaître le centre hospitalier « général », durant leur formation, car c’est un lieu d’exercice très différent du CHU et beaucoup moins hiérarchique. En ce sens, je pense que ce format d’établissement est très attractif et peut justement répondre aux attentes de nombreux jeunes médecins…
Rédacteur : Gabriel Viry, Directeur de l’agence KIBLIND.
Auteur/autrice : Celia Fernandes
Le Congrès Français de Psychiatrie (CFP) est le rendez-vous annuel incontournable des professionnels de la psychiatrie. Il réunit chaque année plus de 4 000 participants autour de thèmes scientifiques et professionnels.


Cette année, l’APPA sera présente au CFP qui se tiendra du 10 au 13 décembre 2025 au Palais des Festivals et des Congrès à Cannes sur le thème “Lumière”. Un évènement riche en échanges, avec au programme : des rencontres avec des experts, des sessions thématiques, des débats et des conférences.
Venez à la rencontre de l’APPA !
L’APPA sera présente au stand n°31, où vous pourrez découvrir les solutions de prévoyance et de complémentaire santé dédiées aux praticiens hospitaliers, aux internes et aux médecins libéraux. Les administrateurs de l’association et nos équipes d’experts se tiendront à votre disposition pour répondre à vos questions.
Rédactrice : Célia Fernandes, Assistante Marketing chez Bessé.
Auteur/autrice : Celia Fernandes
En tant qu’adhérent APPA, vous bénéficiez d’un accès privilégié au réseau de soins Santéclair via votre espace adhérent en ligne. Ce service vous permet de trouver rapidement des professionnels de santé de qualité, proches de chez vous, tout en réduisant vos dépenses de santé sur de nombreux postes clés.

Vous avez des questions complémentaires ?
Rendez-vous sur votre espace adhérent.
N’hésitez pas à contacter Santéclair par téléphone : 09 72 72 02 24.
Un accompagnement complet pour simplifier vos soins
Grâce à Santéclair, vous pouvez facilement trouver et comparer des professionnels de santé, analyser vos devis médicaux, et prendre rendez-vous en ligne avec certains praticiens. Tous les professionnels sont soigneusement sélectionnés pour leur qualité, la transparence de leurs tarifs et la satisfaction des patients.
Des services concrets facilement accessibles
Implantologie
- Près de 90 partenaires issus de cabinets spécialisés en implantologie
- Des conseils sur les règles d’hygiène et de la prévention
- Jusqu’à 30 % d’économies sur certains actes d’implantologie
- Tarifs préférentiels et tiers payant auprès des partenaires Santéclair
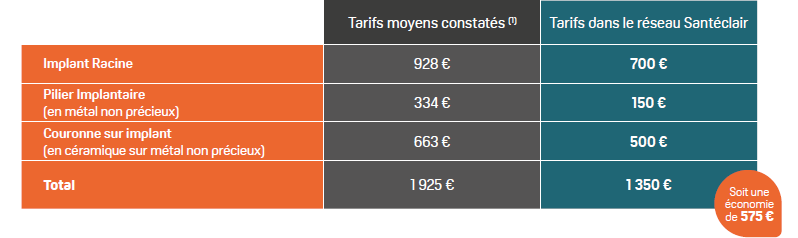
Exemple de tarif pour la pose d’un implant (non contractuel) :
Orthodontie invisible par aligneurs
Cette technique utilise des gouttières transparentes sur mesure pour déplacer vos dents progressivement, en toute sécurité, avec précision et sans douleur.
- Jusqu’à 40 % d’économies sur votre semestre d’orthodontie invisible adulte
- Des aligneurs dentaires de marques reconnues
- Tarifs préférentiels et tiers payant auprès des partenaires Santéclair
- Une plateforme téléphonique accessible 6 jours sur 7 pour toute information.
Exemple de tarifs pour un traitement d’orthodontie invisible par aligneurs (non contractuel) :

Dentaire
- Un accès à un annuaire répertoriant près de 5 700 chirurgiens-dentistes dont plus de 3 000 partenaires Santéclair
- Une géolocalisation selon la pratique recherchée et les soins à effectuer : soins courants, prothèses, implantologie, orthodontie (enfant/adulte), endodontie, parodontie, pédodontie, chirurgie des dents de sagesse.
Comment accéder aux services Santéclair ?
Voici la démarche à suivre pour profiter de ces services :
- Connectez-vous à votre espace adhérent APPA :
https://espace-appa.besse.fr - Dans le menu « Mes services », cliquez sur « Mon espace santé »
- Vous accédez alors à votre espace santé MERCER
- Cliquez sur « Mes services », puis sur le logo Santéclair
- Deux options s’offrent à vous :
- Créer un compte MySantéclair
- Ou accéder directement aux services inclus dans votre contrat santé APPA géré par Mercer pour rechercher un professionnel de santé (optique, dentaire, audiologie, etc.)
Vous pouvez également retrouver l’application MySantéclair sur votre smartphone. Elle vous permet d’accéder facilement à vos services de santé et de trouver des professionnels près de chez vous.
Un service utile, simple et inclus dans votre contrat
En tant que professionnel de santé, votre temps est précieux. Le service Santéclair vous permet de :
- Gagner du temps dans vos recherches de soins
- Être mieux informé sur les tarifs et les prestations proposées
- Faire des économies tout en accédant à des soins de qualité
Ce service est inclus dans votre contrat santé APPA : n’hésitez pas à en profiter !
Rédactrice : Célia Fernandes, Assistante Marketing chez Bessé.
Auteur/autrice : Celia Fernandes
Votre gestionnaire de santé, Mercer, vous a récemment envoyé une communication par mail (datée du 14 octobre) pour vous informer du Tiers Payant Partiel.

A noter :
La carte de tiers-payant 2026 vous sera adressée prochainement.

Vous avez des questions complémentaires ?
Pour tout renseignement sur votre contrat Santé APPA, vous pouvez contacter Mercer :
- par téléphone au 09 72 72 02 24
- par mail à l’adresse santeappa@mercer.com
- Ou via votre espace adhérent APPA
Qu’est ce que le Tiers-Payant Partiel ?
Le Tiers Payant Partiel vous permet de bénéficier des soins sans avoir à avancer les frais. Grâce à la télétransmission automatique entre votre professionnel de santé, la Sécurité sociale et l’organisme complémentaire Mercer, vous êtes remboursé directement sans aucune démarche ni envoi de facture de votre part. Ce dispositif simplifie ainsi vos remboursements et vous évite d’avancer l’argent pour vos soins.
Pour mieux comprendre, prenons l’exemple de remboursement d’une consultation chez le dermatologue :
- La consultation est facturée 50€ ;
- L’assuré paye uniquement la part complémentaire soit 29 € ;
- Le dermatologue se fait rembourser la part Sécurité sociale directement sur son compte pour la somme de 21€ ;
- Mercer rembourse l’assuré directement sur son compte, à réception du flux Noémie pour la somme de 29€.
Quels sont les actes concernés ?
- Consultations généralistes
- Consultations spécialistes
- Radiologie et échographie
- Pharmacie
- Petit appareillages
- Auxiliaires médicaux (kinésithérapeute, infirmier…)
- Laboratoires
Quelles sont les démarches pour être remboursé ?
Afin de vous simplifier la démarche et de vous permettre de bénéficier d’un remboursement intégral de vos frais, nous vous recommandons de présenter votre carte de tiers payant Mercer aux professionnels de santé lors de vos consultations.
Pour les autres actes en tiers payant partiel qui ne sont pas mentionnés et pour les actes réalisés dans un centre de soins, vous devrez transmettre la facture payée à Mercer pour recevoir le remboursement de la part complémentaire, conformément à votre couverture.
NOUVEAUTÉ :
Mercer déploie le dispositif ROC, qui sécurise et simplifie le tiers payant dans les hôpitaux en dématérialisant les échanges avec les organismes complémentaires. Grâce à ROC, les patients bénéficiant d’une complémentaire santé sont pris en charge directement, sans avance de frais.
Le dispositif allège les démarches administratives, centralise les échanges à l’hôpital et donne en temps réel le montant pris en charge. Pour les établissements, il facilite la gestion et accélère les remboursements.

Rédactrice : Célia Fernandes, Assistante Marketing chez Bessé.
Auteur/autrice : Celia Fernandes
Vous n’avez pas pu assister au webinaire consacré à la protection sociale des médecins libéraux ? Pas de panique, le replay est disponible !

Coup de Blouse
Créée à l’initiative de l’APPA, Coup de Blouse propose des témoignages, des outils et des contacts utiles pour aider les internes et les praticiens, ainsi que leurs proches, à prévenir une situation à risque de souffrance au travail. Plusieurs ressources concernent les conflits à l’hôpital et les moyens existants pour les résoudre.
Pour en savoir plus, cliquez ici.
Au programme :
- Décryptage des risques de votre métier mal couverts par la protection de base
- Focus sur les garanties essentielles à prévoir pour sécuriser vos revenus
- Explications des moyens mis en place pour optimiser votre fiscalité avec la loi Madelin
Intervenants :
- Michaël FERREIRA-DIAS, Expert en protection sociale chez Bessé
- Kathy CEMON, Responsable commerciale chez Bessé
Visionnez le replay et découvrez toutes les clés pour choisir votre protection sociale !
Rédactrice : Célia Fernandes, Assistante Marketing chez Bessé.
Auteur/autrice : Celia Fernandes
L’APPA a toujours eu à cœur d’accompagner chaque confrère tout au long de sa carrière, en proposant par l’intermédiaire de ses contrats, des garanties adaptées à chaque moment de vie, tant pour la prévoyance que pour la « mutuelle ».

Vous avez des questions complémentaires ?
Nos équipes de spécialistes et d’experts sont à votre écoute.
- par téléphone au 09 69 36 37 10
- par mail à l’adresse gestion.appa@besse.fr.
Lors du passage en retraite, disposer d’un contrat santé avec de bonnes garanties, pour soi et sa famille, avec un tarif maitrisé et identique pour l’ensemble des adhérents au contrat quel que soit son âge, est important et rassurant.
Le contrat santé pour les retraités mis en place par l’APPA remplit l’ensemble de ces critères, et même encore plus.
Une cotisation unique et maîtrisée pour l’ensemble des adhérents
Le sens de la confraternité et la mutualisation des cotisations de l’ensemble des adhérents permet de proposer une tarification identique par exemple à 62 ans comme à 95 ans.
L’évolution de l’âge n’est pas prise en compte dans le calcul de la cotisation, avantage majeur des contrats APPA puisque l’ensemble des acteurs qui proposent des complémentaires santé individuelles augmentent les cotisations en fonction de l’âge tous les ans à hauteur de 2 à 3% par an en plus des majorations liées à la structure des contrats. Le coût de la mutuelle devient alors très lourd contrairement à celle mise en place par l’APPA.
L’APPA vous propose 2 formules :
- Une formule « isolé » c’est-à-dire pour l’adhérent uniquement, avec une cotisation adaptée ;
- Une formule « famille » c’est-à-dire pour l’adhérent et l’ensemble de sa famille (conjoint, enfant), avec une cotisation identique que l’on soit en couple et/ou avec des enfants à charge.
Il est également possible, en option, de bénéficier d’une garantie ASSISTANCE, auprès d’EUROP ASSISTANCE :
- Pour sécuriser l’ensemble de ses déplacements en France ou à l’étranger pour soi et pour l’ensemble des bénéficiaires du contrat.
- Pour l’assistance à domicile en cas d’accident voire d’hospitalisation ambulatoire.
TRES BONNE NOUVELLE !
Les cotisations du contrat santé APPA des retraités n’augmenteront pas en 2026, vous bénéficierez du même tarif qu’aujourd’hui.
L’évolution du PMSS (Plafond Mensuel de la Sécurité sociale) est également neutralisée, ce qui permet d’éviter une majoration de plus de 2%.
Ceci est rendu possible dans un premier temps par les bons résultats des contrats, la mutualisation des cotisations permettant de compenser les dépenses de soins versées par le contrat, et dans un second temps par une négociation menée par BESSE pour l’APPA auprès de GENERALI afin de préserver les intérêts des adhérents.
Les garanties indispensables sont toutes présentes dans le contrat proposé par l’APPA
Comme durant votre période d’activité, le contrat santé de l’APPA propose de très bons niveaux de garanties, certains même renforcés, sur l’ensemble des besoins pour lesquels vous aurez à faire face.
Hospitalisation
Prise en charge des dépassements d’honoraires, que ce soit pour les consultations pré ou post-opératoires ou pour ceux demandés par le chirurgien ou l’anesthésiste pour l’intervention elle-même, à hauteur de 250% de la BR, ce qui représente un très bon taux de prise en charge.
La prise en charge de la chambre particulière à hauteur de 100€ par jour sans limitation de durée.
Appareillage auditif, équipements optiques et prothèses dentaires
Il est important de noter que ces postes sont peu couverts par l’assurance maladie. Il existe le dispositif 100% santé pour lequel vous pouvez opter, néanmoins, l’offre de choix est restrictive et très limitée.
Le contrat santé APPA pour les retraités propose un niveau élevé de remboursement pour ces garanties souvent très coûteuses, en voici quelques exemples :
- En audiologie, la prise en charge des appareils auditif (jusqu’à 1 000€ par appareil et par bénéficiaire).
- En dentaire, jusqu’à 350€ par prothèse dentaire dans la limite de 3 000€ par an et par bénéficiaire et jusqu’à 1 050€ par implant dentaire, prothèse incluse, dans la limite de 2 implant par an et par bénéficiaire.
- En optique, jusqu’à 660€ tous les 2 ans pour les lunettes, et jusqu’à 300€ par an pour les lentilles prises en charge ou non pas la sécurité sociale.
Et bien sûr d’autres garanties intéressantes dont entres autres :
- La chirurgie réfractive des yeux (opération de la myopie, de l’astigmatisme, de l’hypermétropie, de la presbytie et implants oculaires), à hauteur de 500€ par œil et par bénéficiaire ;
- La prise en compte des thérapies alternatives (acupuncture, ergothérapie, ostéopathie, pédicurie-podologie…), à hauteur de 3 séances de maximum 35€ par bénéficiaire et par an.
L’intégration d’un réseau de soins reconnu : SANTECLAIR
En tant qu’adhérent APPA, vous bénéficiez d’un accès privilégié au réseau de soins Santéclair via votre espace adhérent en ligne.
Ce service vous permet de trouver rapidement des professionnels de santé de qualité, proches de chez vous, tout en réduisant vos dépenses de santé sur de nombreux postes clés.
Grâce à Santéclair, vous pouvez :
- Trouver des professionnels de santé selon leur spécialité et leur localisation ;
- Comparer les tarifs pratiqués et consulter des avis patients ;
- Faire analyser automatiquement vos devis dentaires et dépassement d’honoraires chirurgicaux, anesthésie et obstétrique ;
- Prendre rendez-vous en ligne auprès de certains praticiens partenaires ;
- Tous les professionnels proposés par Santéclair sont rigoureusement sélectionnés sur des critères de qualité, de transparence tarifaire et de satisfaction. Le réseau est mis à jour régulièrement afin de garantir une expérience de soins fiable et sereine.
Des économies concrètes :
Grâce aux partenariats établis par Santéclair, vous pouvez :
- Réduire vos dépenses en optique jusqu’à 20% sur les montures et profitez de prix préférentiels sur les verres de 4 grandes marques,
- Bénéficier de tarifs préférentiels pour la chirurgie réfractive,
- Accéder à des soins dentaires encadrés par des grilles tarifaires avantageuses,
- Profitez d’un accompagnement fiable pour comprendre vos devis et vos remboursements.
Quelles évolutions en 2026 ?
A compter du 2eme trimestre 2026, MERCER, gestionnaire des contrats santé de l’APPA, mettra à disposition de tous les adhérents son nouvel espace assuré « MERCER MA SANTE » et son application mobile !
Ce nouvel environnement viendra en remplacement de l’actuel « » et vous permettra alors de gérer votre contrat Santé en toute autonomie pour:
- Consulter vos remboursements et vos garanties
- Accéder à votre carte de Tiers Payant
- Géolocaliser un professionnel de santé
- Envoyer un devis, une facture ou une demande de prise en charge
- Suivre en temps réel l’avancement de vos demandes
- Contacter votre centre de gestion « santé » via la messagerie sécurisée
- Consulter des conseils utiles sur les thématiques clés : stress, nutrition, sommeil, dépollution de l’habitat, etc
- Être accompagné dans l’estimation et la compréhension des remboursements
- Bénéficier de tous les services SANTECLAIR
Rédacteur : Christophe Vérillaud, Responsable Affinitaire chez Bessé.
Auteur/autrice : Celia Fernandes
A partir du 1er décembre 2025, tous les fauteuils roulants seront remboursés à 100% par l’Assurance maladie, sans aucun reste à charge et sans avance de frais. L’objectif de cette réforme est de faciliter l’accès à la mobilité pour les personnes en situation de handicap, en perte d’autonomie ou après un accident.

En savoir plus :
Pour tout savoir sur les fauteuils de sport, la réparation, la location ou le renouvellement, consultez la FAQ du ministère de la Santé, de l’Autonomie et des Personnes handicapées, qui répond à toutes vos questions sur la réforme.
La réforme prévoit un remboursement total, sans reste à charge et sans avance de frais, dès lors que le fauteuil est prescrit par un médecin ou un ergothérapeute. Les options ou adjonctions très spécifiques pourront également être financées, après accord de l’Assurance maladie, qui dispose d’un délai maximum de deux mois pour répondre.
L’Assurance maladie devient un guichet unique, ce qui simplifie les démarches et évite aux usagers de devoir solliciter plusieurs aides complémentaires. Tous les types de fauteuils, y compris les modèles de sport ou très spécialisés, pourront être pris en charge, à condition de respecter les critères techniques définis par la réglementation.
Pour garantir l’absence de reste à charge, la réforme fixe un prix limite de vente que les distributeurs ne peuvent pas dépasser. Les usagers n’auront ainsi plus à gérer des dépassements ou des frais cachés.
Enfin, un comité de pilotage rassemblant associations, professionnels de santé, distributeurs et fabricants accompagnera la mise en œuvre de la réforme et ajustements éventuels.
A noter : jusqu’ici, l’Assurance maladie ne remboursait qu’une partie des fauteuils roulants, surtout pour les modèles spécifiques. Les usagers devaient souvent chercher d’autres financements (assurance complémentaire, aides des Maisons Départementales des Personnes Handicapées (MDPH) ou des collectivités) pour compléter, ce qui entraînait un reste à charge important.
Rédactrice : Célia Fernandes, Assistante Marketing chez Bessé.
Auteur/autrice : Celia Fernandes
Le 25 novembre dernier, le président de l’APPA, Dr Marc Betremieux et le Dr Bertrand Lavoisy, se sont rendus à Lille pour participer à l’afterwork organisé par l’association partenaire ALI2P (Association Lilloise des Internes en Psychiatrie).

De gauche à droite : Dr Bertrand Lavoisy et les internes de l’ALI2P.

De gauche à droite : Dr Marc Betremieux et les internes de l’ALI2P.

Cet événement a rassemblé les 35 nouveaux internes en psychiatrie et pédopsychiatrie de la région, fraîchement entrés dans leur internat.
Au cœur de la soirée : échanges, convivialité et soutien dans le début de carrière. L’APPA a profité de l’occasion pour remettre à chaque interne l’ouvrage “Ordonnances en psychiatrie et pédopsychiatrie 2025”, intégralement subventionné par l’association. Un outil précieux pour accompagner les jeunes praticiens dans leur pratique clinique quotidienne.
Cette initiative s’inscrit pleinement dans la mission de l’APPA :
- Faciliter les premiers pas à l’hôpital,
- Valoriser les parcours des internes,
- Promouvoir la qualité des soins en santé mentale.
Un grand merci à l’ALI2P pour son accueil, ainsi qu’aux internes pour leur enthousiasme et leur participation active !
Rédactrice : Anna Pecoraro, Chargée de Marketing chez Bessé.